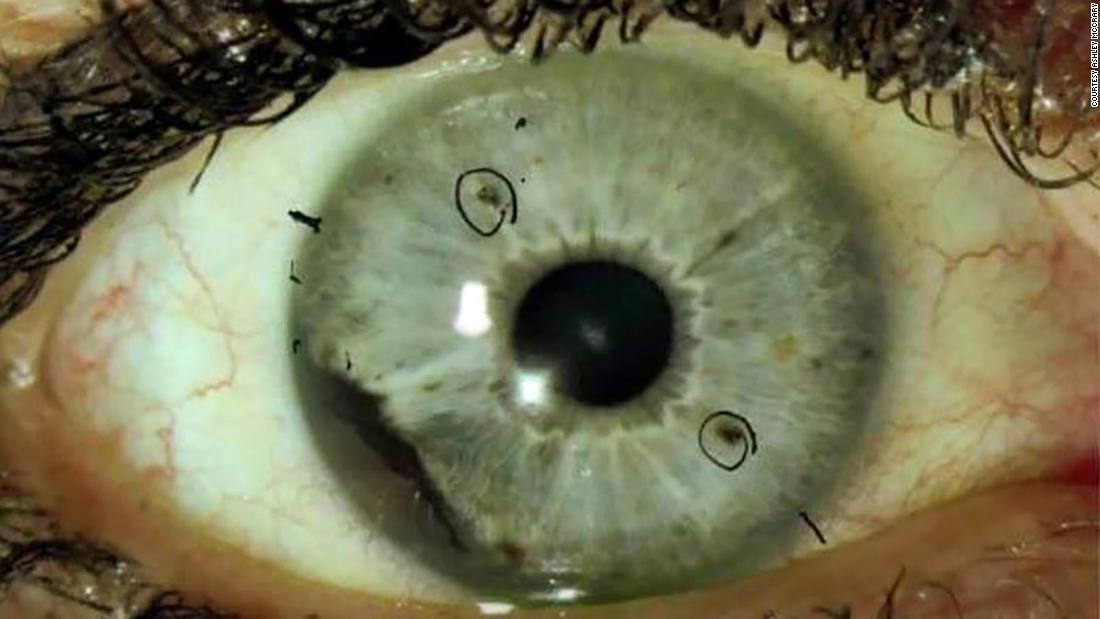
La crioterapia es un tipo de tratamiento local en el que se usa frío extremo para congelar y destruir células cancerosas y tejido anormal aplicando nitrógeno líquido o gas argón. Se utiliza mayoritariamente para tratar tumores de la piel, además de algunos dentro del cuerpo.
Para los tumores de la piel, el médico aplica nitrógeno líquido en el área anormal con un hisopo o un rociador; y por la contra, para los tumores dentro del cuerpo, se usa un instrumento que se llama criosonda para congelar el tejido tumoral.
La criosonda se introduce en el cuerpo durante la cirugía o a través de una incisión pequeña en la piel. Mediante la criosonda, el médico aplica de forma directa el nitrógeno líquido o el gas argón sobre el tumor. Durante este procedimento, el médico se guía por la ecografía o las imágenes por resonancia magnética previamente realizadas para colocar la criosonda en el sitio correcto y limitar el daño al tejido sano que rodea el tumor. En algunos casos se usa más de una criosonda para congelar distintas partes del tumor. Al derretirse el tejido congelado, se destruyen las células.
Los tumores que se congelan dentro del cuerpo se reabsorben. Los tumores que se congelan en la piel forman una escama que se cae a medida que se cura la piel.
Es posible combinar la crioterapia con otros tratamientos del cáncer como la terapia hormonal, quimioterapia, inmunoterapia, radioterapia o la cirugía convencional. Por ejemplo, después de extirpar un tumor óseo primario, se podría tratar el tejido que queda con crioterapia para disminuir el riesgo de que vuelva el tumor.
Bibliografía: https://www.cancerquest.org/es/para-los-pacientes/tratamientos/crioterapia

/cloudfront-us-east-1.images.arcpublishing.com/eluniverso/AS6PCID7AJFLZHI2TDNOEFECB4.jpg)